Enfermedades y Tratamientos
Presentamos una serie de padecimientos relacionados a la vista junto al modo en el que nos ocupamos para llegar a los mejores resultados
- Defectos Refractivos
- Cataratas
- Prescibia y Cataratas
- Problemas corneales
- Desprendimiento de Retina
- Glaucoma
- Estrabismo
- Degeneración Macular
- Retinopatía Diabética
- Oftalmopediatria
Defectos Refractivos
Los defectos o errores de refracción son desajustes del sistema óptico del ojo, por los que se producen limitaciones visuales que dependen del tipo y de la cuantía del error.
Existen tres tipos principales de defectos refractivos:
En la miopía, el desajuste óptico provoca que la imagen se enfoque por delante de la retina. Por ello la imagen lejana llegará desenfocada pero podrán ver bien de cerca (a menor distancia cuanto mayor sea el defecto).
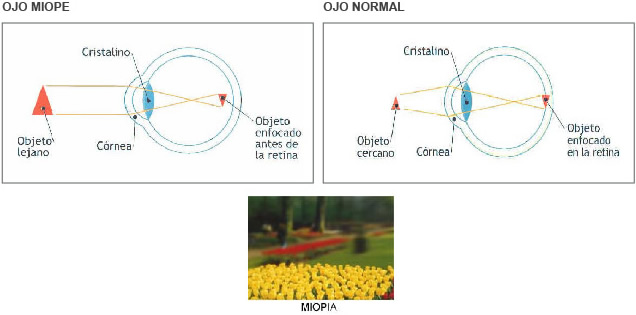
El ojo con hipermetropía lleva la de la imagen por detrás de la retina. Las personas jóvenes tienen capacidad de enfocar el cristalino y compensan el defecto, a costa de un esfuerzo visual que produce cansancio, más en visión cercana.
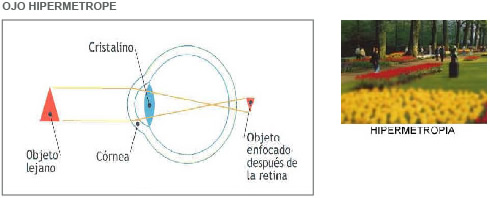
En el astigmatismo la óptica del ojo no es idéntica en todos los meridianos (se asocia con frecuencia a miopía o hipermetropía). El problema se suele localizar en la córnea y es motivado por la falta de uniformidad de su superficie.
¿Como se corrigen los defectos refractivos?
Existen muchas formas de corregir los mencionados defectos (anteojos, cirugía refractiva, etc.) pero lo importante es estudiar adecuadamente a cada paciente (condición fisiológica, actividades que realiza, edad, etc.) para definir cual va a ser el método de corrección óptimo.Formas clásicas de corrección no quirúrgicas:
Brindan una aceptable calidad visual y son una solución adecuada para determinados vicios refractivos con leves grados de evolución. Si bien el avance tecnológico ha permitido la fabricación de armazones y cristales innovadores, muchas personas prefieren optar por los lentes de contacto o cirugía refractiva por razones de índole estética o funcional (limitaciones al en el campo visual, dificultad para practicar deportes, etc.)
Formas de corrección quirúrgicas:
Genera una corrección del defecto refractivo en todo el campo visual sin colocar sobre la cornea objetos extraños (lentes de contacto). Consiste en levantar las láminas superficiales de la córnea (120-160 μm de profundidad) con un microqueratomo y aplicar el láser en el tejido interno. La parte separada se vuelve a unir a su base sin necesidad de suturas. Dependiendo de características individuales (en especial, grosor y curvatura corneal) la técnica LASIK se puede aplicar a miopías de hasta 10 dioptrías, hipermetropías hasta 4 dioptrías (hasta 6 en casos particulares) y astigmatismos hasta 5 dioptrías. Sea cual sea la técnica de láser, se trata de un proceso no reversible, pero modificable.
Muchos pacientes que sufren de MIOPIA e HIPERMETROPIA ALTA, consultan muy ilusionados a su oftalmólogo, para ver si un tratamiento láser (cirugía refractiva LASIK) es capaz de curar su defecto refractivo. Llevándose en muchas ocasiones, una inmensa desilusión cuando su especialista le informa que el tratamiento con láser no se puede realizar, ya que el defecto es muy alto, o la cornea es muy delgada; que por estos motivos, un tratamiento con laser no daría un buen resultado. Descartando de esta manera su única esperanza de volver a ver bien sin anteojos o lentes de contacto.
Afortunadamente estos pacientes tienen al alcance de su mano una excelente solución, es el innovador implante de lentes intraoculares fáquicos. Este procedimiento permite rehabilitar en un muy alto porcentaje la visión de estos pacientes.
Muchas personas confunden este procedimiento (implante de lente fáquico) con el popular implante de lente intraocular para los pacientes con cataratas. En la cirugía de catarata, el cristalino (lente natural que esta adentro de nuestro ojo y que permite acomodar y enfocar lo rayos de luz a la retina, se opaca por procesos degenerativos (edad), diabetes, un golpe, y este pierde su transparencia, produciendo la catarata. Esta catarata hace que el paciente vea muy borroso o nublado y hasta veces totalmente ciego. La única manera de restablecer la visión en estos casos de catarata, es retirando el cristalino dañado, e implantando en su lugar, un nuevo lente intraocular artificial por dentro del ojo y normalmente por detrás del iris. El lente intraocular normalmente se implanta en un el espacio donde se encontraba el cristalino (cámara posterior).
En el lente intraocular fáquico, se conserva siempre el cristalino, ya que este no esta dañado, al contrario hay que dejarlo, ya que este mantiene el poder de acomodación fisiológico, que a su vez será de gran ayuda para el tratamiento.

Con un sencillo ejemplo se clarifica más el concepto, si un paciente tiene una miopía de 20 dioptrías, el tratamiento con laser, (por mas buen grosor que tenga su cornea), muy probablemente podrá corregir únicamente 50% de estas dioptrías en una forma efectiva. En cambio al implantar un lente faquico, se podrán corregir prácticamente el 100% de las 20 dioptrías.
Otra gran ventaja del implante de un lente fáquico es que, una vez implantado este, y en el caso de que haya quedado un leve defecto residual, el tratamiento se puede complementar realizando un pequeño retoque con el laser. Esta combinación de Lente Faquico + Laser se llama un tratamiento BIOPTICO.

En el Instituto de Oftalmología Santa Fe venimos implantando LENTES FAQUICOS y haciendo tratamientos BIOPTICOS desde hace varios años y notamos que el nivel de satisfacción de nuestros pacientes es muy alto. El tratamiento es ambulatorio, con anestesia local, no demora más de 30 minutos por ojo, y no produce una incapacidad de importancia. Aquellas personas que sufran de Miopías altas e Hipermetropias Altas pueden acercarse a nuestra institución y estaremos gustosos de atender sus casos y ofrecerles la mejor solución para su problema de visión.
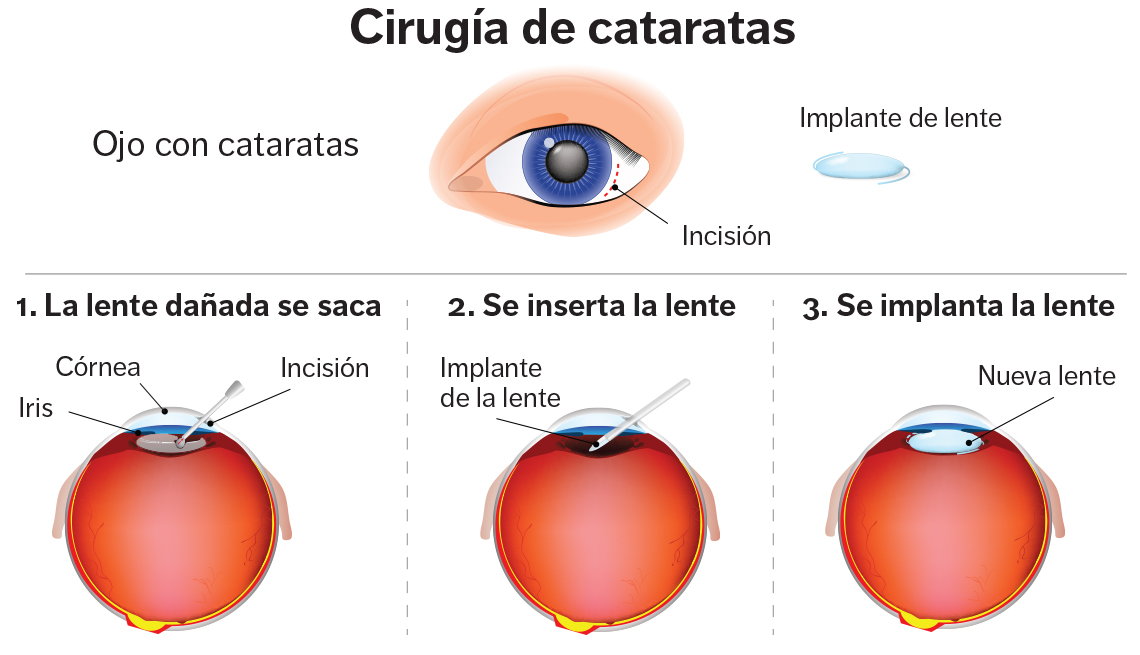
Cataratas
En el ojo existe una lente interna (el cristalino) que contribuye a enfocar las imágenes correctamente. La pérdida de su transparencia se denomina catarata.
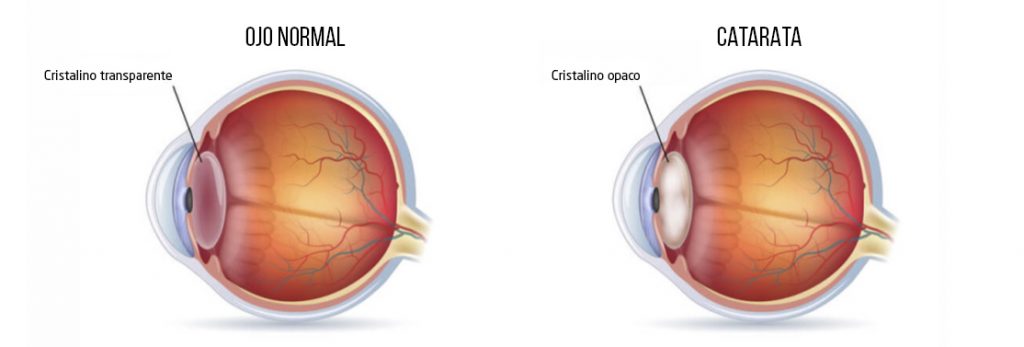
La mayoría de la veces es el envejecimiento natural del cristalino lo que origina su pérdida de transparencia, pero existen otras causas. Puede haber cataratas por traumatismos, asociadas a enfermedades, por uso de medicamentos, congénitas, etc. Es interesante señalar que personas con miopía elevada y algunas familias tienen tendencia a sufrir cataratas precozmente.
Al tratarse de un fenómeno progresivo, las cataratas provocan lentamente un déficit visual: cambios en dioptrías, sensación de niebla y molestias con la luz. En general la disminución visual es mayor para distancia larga y en ocasiones se produce un efecto paradójico: mejora la visión de cerca sin necesidad de anteojos.

El diagnóstico lo realiza el Oftalmólogo, quién evaluará el ojo con un microscopio y equipamiento tecnológico especial.

El aumento de expectativa de vida esta directamente proporcionado con el incremento de las cataratas. Además, actualmente las cataratas se operan en fases más precoces debido a la mayor exigencia de calidad visual y a las mejores técnicas quirúrgicas.
¿Cuál es el tratamiento?
La catarata tiene un tratamiento exclusivamente quirúrgico. Se realiza bajo anestesia tópica (aplicando unas gotitas sobre el ojo), dura en general unos quince a veinte minutos (dependiendo de la dureza de la catarata), y no requiere internación. Durante el proceso se retira el cristalino opaco a través de una incisión mínima (3 mm) y se introduce una lente intraocular que lo sustituye.
Presbicia y Cataratas
¿Por qué y cuándo aparece la Presbicia?
El defecto ocular de la Presbicia, se produce cuando el cristalino pierde su elasticidad a partir de los 40 años aproximadamente, por lo que el mecanismo de enfoque del ojo ya no permite enfocar a diferentes distancias (entre 35 cm y un metro) apareciendo la llamada vista cansada o presbicia.
Esta situación se detecta fácilmente en las tareas cotidianas de lectura, de trabajo con una computadora o de costura, situación que si no es en absoluto grave, es molesta, e incluso puede provocar dolor de cabeza.
¿Cómo solucionar la Presbicia?
Dada la universalidad del problema (afecta a la totalidad de la población que supera los cuarenta años), muchos han sido los intentos por parte de la investigación médica para tratar de solucionar el problema de forma segura y estable:
Hasta hoy, los «anteojos de cerca» han sido la solución, pero han supuesto siempre un incómodo instrumento. Mediante la adaptación de múltiples focos, también conocidos como «progresivos» se ha intentado solucionar. Pero los anteojos con estas lentes, tras un corto periodo de adaptación, si bien logran el correcto enfoque a cualquier distancia, limitan las posiciones de cada distancia. De ésta manera, veremos de lejos por la porción superior del anteojo y de cerca por la inferior, lo que implica que no podremos ver un objeto próximo mirando hacia arriba (por ejemplo, buscar un libro en una estantería alta).
Otra alternativa es el tratamiento con gotas para la presbicia. Este tratamiento mejora la capacidad de acomodación y mejora la visión. Ambas cosas en forma permanente hasta que aparecen otros trastornos fisiológicos relativos a la edad (rigidez del cristalino-catarata).
Un colirio que contiene 2 drogas que separadamente han sido utilizadas en la oftalmología desde hace más de 50 años para otras enfermedades oftalmológicas, una de ella es un neurotransmisor y la otra un antinflamatorio no esteroide.
El neurotransmisor complementa la disminución fisiológica de esta sustancia en el sistema nervioso central a partir de los 40 años, y el antinflamatorio no esteroide amortigua los efectos secundarios del neurotransmisor.
El 80% de los pacientes présbitas pueden reemplazar sus anteojos con este tratamiento, siendo necesario seleccionarlos cuidadosamente.
El tratamiento consiste en la administración de una a tres gotas diarias de acuerdo a las características de cada paciente. Si suspendiera el tratamiento, la presbicia sería la misma que cuando lo inició, o sea, que durante el uso de las gotas su problema de enfoque no aumentaría como le hubiera sucedido al haber usado gafas.
Las lentes de contacto multifocales evitan igualmente éste problema pero, desgraciadamente, en las edades en las que nos situamos la intolerancia a las mismas es frecuente, sobre todo entre las mujeres, en las que las alteraciones de la película lacrimal y el ojo seco abundan.
Pero actualmente, gracias a los nuevos avances en oftalmología, y las técnicas aplicadas en Institutos oftalmológicos integrales, cada día son más los pacientes que pueden solucionar dicho problema, gracias a las Lentes Intraoculares Multifocales.
Lente Intraocular Multifocal con Filtro

Área central difractiva
En algunas lentes los escalones de la LIO son más pequeños que un pelo humano o una célula de glóbulo rojo. Por ejemplo, el grosor del pelo humano tiene 60 micras, y un glóbulo rojo 7 micras.
Área periférica refractiva
¿Tiene solución las Cataratas combinadas con la Presbicia?
Aquellas personas en las que el cristalino va perdiendo transparencia (cataratas), la sustitución del cristalino por una Lente Intraocular Multifocal difractiva adecuada, permite la corrección de todas estas alteraciones: Desenfoque, Catarata y Presbicia.
La aparición en el mercado de éstas lentes intraoculares multifocales ha provocado el éxito de la cirugía de la presbicia, sobre todo en países como EEUU bajo el nombre de PRELEX, (Presbiopic Lens Exchange).
Aquellos pacientes que han de ser intervenidos de cataratas, pueden aprovecharse de ésta tecnología para minimizar la dependencia de sus anteojos de visión próxima, lo que ocurrirá de forma simultánea a la desaparición de sus cataratas y la corrección de los defectos de refracción previos.
Para conseguir este fin es imprescindible una gran exactitud en el resultado refractivo, por lo que es absolutamente necesario una cuidadosa exploración preoperatoria y una notable dotación tecnológica, para poder efectuar dichos cálculos. Por esta razón Instituto de Oftalmología Santa Fe cuenta con el IOL MASTER de Zeiss, el cual permite hacer todos los estudios para determinar las características de la Lente Intraocular Multifocal a implantar.
¿En qué consiste la técnica quirúrgica?
Es una intervención que realizamos sin internación, bajo anestesia tópica (gotas), no siendo en absoluto dolorosa, y con una recuperación funcional muy rápida, habitualmente en cuestión de horas.
Como ya lo mencionáramos en la actualidad, la técnica más avanzada para la cirugía es la facoemulsificación. Consiste en una técnica de mínima invasión donde se disuelve, disgrega o deshace el cristalino mediante la emisión de ultrasonidos, siendo aspirado posteriormente a través de pequeñas incisiones. Una vez eliminado el cristalino envejecido, se lo sustituye por una Lente Intraocular Multifocal de última generación de un material biocompatible, que permite una visión nítida, tanto en distancias lejanas como próximas, logrando una gran independencia en el uso de las gafas.
Consiste en que la persona con presbicia vea con su ojo dominante para lejos y con el ojo no dominante fije de cerca. Métodos para lograr esto:
- Excimer laser que puede dejar un ojo viendo para lejos y otro para cerca corrigiendo parte de la miopía en el no dominante que le permitirá ver de cerca. En el ojo dominante se corregirá el 100% de la miopía que permite fijar de lejos. No todas las personas se adaptan a este tipo de visión, consecuentemente se hacen pruebas previas al procedimiento.
- Lentillas que se aplican en el espesor de la cornea: Se procura un bolsillo en el espesor corneal y se implanta una Lente Intracorneal que permite fijar de cerca sin alterar demasiado la visión de lejos (vgr. Presbilens)
Problemas corneales (Queratocono)
¿Qué es el Queratocono?
La palabra Queratocono está formada por dos palabras griegas: «kerato», que significa córnea, y «konos», que significa cono. El queratocono es una anomalía en la que la forma normal de la córnea se distorsiona, desarrollando una deformación en forma de «cono», que modifica y altera progresivamente la visión haciéndola cada vez mas borrosa. Este proceso depende de la edad del paciente, y el inicio de los síntomas. Habitualmente cuando más joven es el paciente y mas precoz es el inicio del queratocono, más rápido es el progreso. Siempre se presenta bilateral y asimétrico.
¿Por qué se produce el Queratocono?
Puede ser debido a alteraciones congénitas o puede ser provocado por debilitamiento en el tejido corneal (debido a cirugía corneal o traumatismo previo). Usualmente el queratocono aparece en la pubertad asociado a episodios de alergia. Frotarse los ojos crónicamente también puede influir en su desarrollo.
En las primeras fases, el paciente puede usar gafas. Cuando la enfermedad progresa, la disminución de espesor y deformación de la córnea causa un alto astigmatismo irregular que no puede ser corregido con gafas. En estos casos se usan lentes de contacto rígidas que, si bien mejoran la visión, no detienen la progresión del queratocono, siendo necesaria la intervención quirúrgica como única forma de detener la deformación progresiva de la córnea.
¿Cómo tratar el Queratocono?
Las posibilidades del tratamiento son diversas, y depende del grado y la fase de la deformación corneal:
Tratamientos no quirúrgicos:
- Gafas en un primer estadio.
- Lentes de contacto, cuando las gafas ya no sean efectivas.
Tratamientos quirúrgicos:
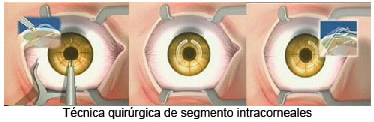
Es un tratamiento quirúrgico en el que se implanta uno o dos segmentos semicirculares de espesor variable, de 5 milímetros de diámetro, y de material acrílico, el cual ha sido utilizado durante mas de 20 años en la fabricación de lentes intraoculares, y que ha demostrado ser perfectamente tolerado por el organismo. Siendo el tratamiento más seguro y menos traumático para la corrección del queratocono en determinados estadios.
Es un tratamiento que se basa en la acción cruzada de una sustancia conocida como Rivoflavina y la Radiación Ultravioleta. La Rivoflabina se administra cada 15 minutos con un gotero sobre la cornea y luego de impregnado el ojo con esta substancia se lo somete a la Radiación Ultravioleta la cual es emitida por una equipo adaptado a tal fin. Este tratamiento otorga rigidez a la cornea evitando que la misma siga deformándose en forma de cono o que siga progresando la enfermedad a estadíos más avanzados.
Está indicada para los estadios más avanzados donde las otras opciones no pueden ofrecer mejoría. (Cicatrices corneales o queratoconos muy avanzados).Es una cirugía que consiste en sustituir la córnea dañada o enferma por una córnea donante sana. El transplante corneal es una cirugía con resultados a largo plazo. Al principio se recupera visión, pero hasta la retirada completa de las suturas (12 a 18 meses) no se estabiliza la graduación. Pudiendo al año y medio aproximadamente realizar tratamientos refractivos para ajustar la graduación. La Queratoplástia Penetrante o Cirugía Combinada con Transplante se realiza bajo anestesia local y en régimen ambulatorio.
Desprendimiento de Retina
Es una grave enfermedad ocular consistente en el desplazamiento de la retina por la acumulación de fluido por debajo de la misma. Generalmente, existe una ruptura previa de la misma (agujero o desgarro). Es un cuadro cuya progresión en el tiempo puede llevar a una pérdida irreversible de la función visual si el tratamiento no es urgente y adecuado.
Toda la población tiene el mismo riesgo de padecer desprendimiento de retina (DR). El mayor grupo de riesgo son los miopes un 60% por el adelgazamiento y desgaste que sufre su retina en el transcurso de vida. Otro grupo de riesgo son los que han recibido un traumatismo directo y aquellos que han sido intervenidos de catarata con técnicas antiguas ya en desuso. Existen otros grupos de menor riesgo.
- Destellos de luz brillante, especialmente en la visión periférica
- Manchas traslúcidas de formas variadas (flotantes) en el ojo
- Visión borrosa
- Sombras o pérdida de una parte del campo visual de un ojo
La cirugía se realiza en el Instituto de Oftalmología Santa Fe bajo anestesia local y de forma ambulatoria. Se aproxima la retina a la pared ocular con una banda esponjosa, favoreciendo la adherencia de la misma por medio de la criopexia (congelación). En casos complejos o en reintervenciones se requiere una vitrectomía (cirugía endo-ocular) con recambio del vítreo por un gas y tratamiento de retina con láser. Estos enfermos requieren tratamiento postural horario en el postoperatorio.
En los grupos de riesgo que presenta lesiones de desgaste en la retina se refuerza la adherencia retiniana a la pared del globo ocular, bien con fotocoagulación con láser o en lesiones más extensas con aplicaciones de frío (Criopexia).
Glaucoma
El glaucoma comprende un grupo de enfermedades oculares en las cuales se produce un daño en el nervio óptico y, por consiguiente en la amplitud de nuestra visión (campo visual). El principal factor de riesgo para el desarrollo de glaucoma es el aumento de la tensión ocular. Existen otros factores de riesgo como la herencia, miopía y ciertas enfermedades circulatorias.
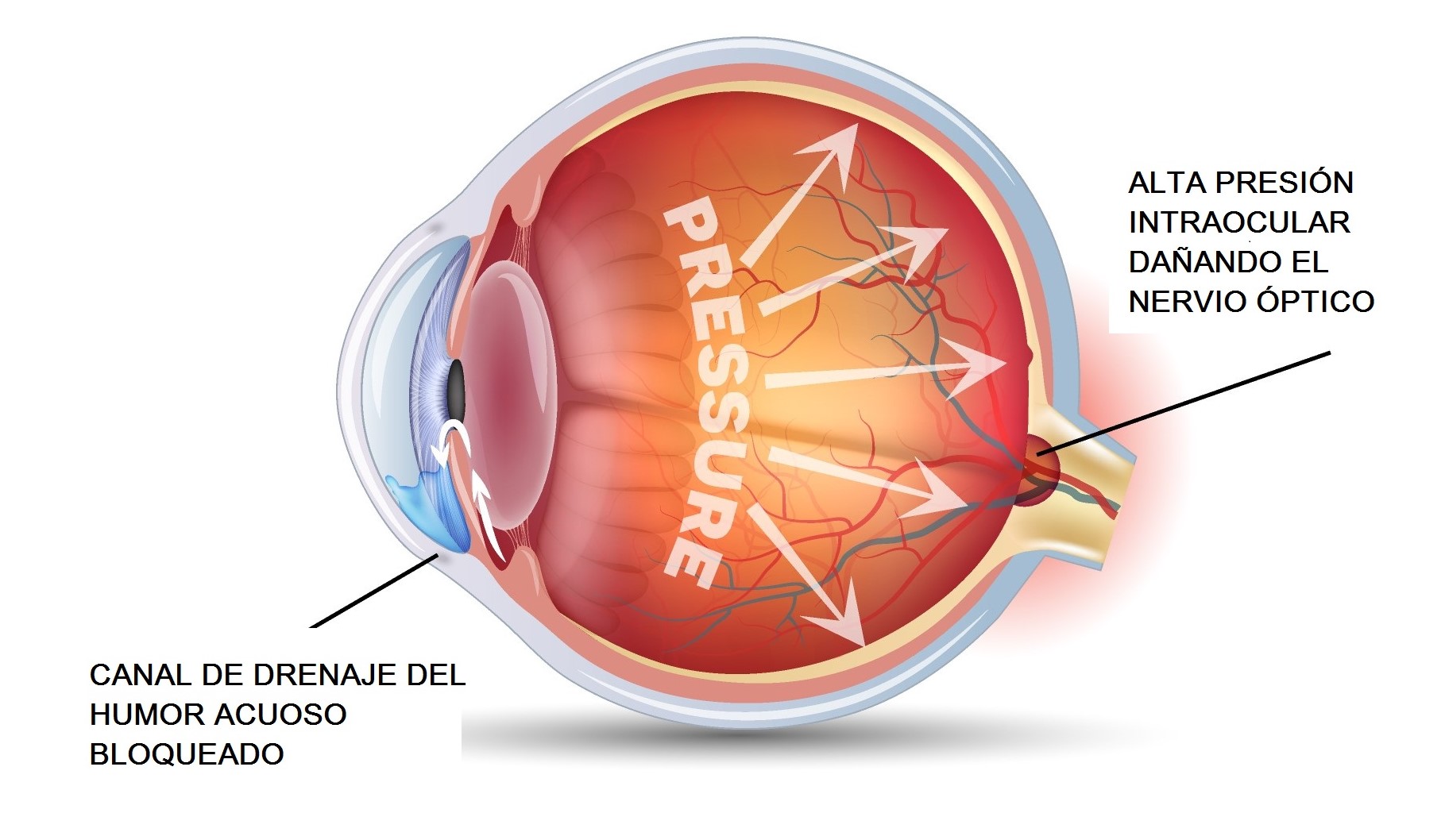
El glaucoma no tratado es una de las principales causas de ceguera irreversible a nivel mundial. La mitad de los enfermos no saben que lo padecen, dado que el glaucoma habitualmente no da síntomas.
En la mayoría de los casos no existen síntomas de alerta. Sólo aparecen en fases avanzadas de la enfermedad o en los llamados glaucomas agudos:
- Disminución de la amplitud de la visión (campo visual).
- Dificultad de visión en la oscuridad.
- Visión de anillos de colores o halos alrededor de las luces, dolor ocular, náuseas, vómitos (glaucoma agudo).
La mejor forma de descartar si tiene glaucoma consiste en la exploración ocular completa y regular mediante la consulta con el médico oftalmólogo.

Si bien el glaucoma puede afectar a personas de cualquier edad, es más frecuente en los siguientes casos:
- Edad mayor de 60 años.
- Antecedentes familiares de glaucoma.
- Diabéticos
- Miopes
Los exámenes regulares y completos, realizados por un oftalmólogo son muy importantes. Con carácter general, las revisiones se realizarán:
- A los 35 y 40 años.
- Cada 2-3 años a partir de los 40.
- Cada 1-2 años a partir de los 60.
- En caso de tener alguno de los factores de riesgo mencionados previamente, el examen se realizará cada 1-2 años a partir de los 30 años.
Desgraciadamente no se puede prevenir el desarrollo de glaucoma. Nuestros esfuerzos se encaminan a su detección precoz y tratamiento. Con ello pretendemos evitar que avance, previniendo el desarrollo de ceguera.
El tratamiento debe individualizarse en cada paciente según diversos factores. Existen distintas modalidades de tratamiento: medicaciones (gotas o pastillas), láser (argón o Yag) y cirugía (diversas técnicas).
Estrabismo
Es la pérdida del paralelismo de los ojos. Los dos ojos no miran al mismo sitio, uno de ellos dirige la mirada al objeto que fija, mientras que el otro se desvía en otra dirección.
La desviación puede ser grande constituyendo entonces un defecto estético llamativo, pero puede haber casos donde la desviación es muy pequeña, no apreciándose estéticamente –a simple vista-, aunque pudiendo generar los mismos problemas de visión que las grandes desviaciones.
- Desviación de un ojo, pérdida del paralelismo de los ojos.
- Disminución de la agudeza visual de un ojo respecto al otro (ojo perezoso).
- Posiciones anormales de la cabeza, tortícolis.
- Diplopia, o visión doble (por ejemplo, el niño refiere ver “dos mamás”).
- Mal cálculo de las distancias y relieves, pérdida de visión en profundidad.
La mayoría de los estrabismos son causados por una alteración en el control de los movimientos oculares, aunque pueden deberse también a patologías propias de los músculos oculares.
En el estrabismo del adulto deben tenerse en cuenta además causas tales como enfermedades vasculares (ACV), traumatismos, problemas neurológicos, tiroides, etc.
Ante cualquier duda, o apreciación de cualquiera de estos síntomas, debe consultarse con el/la especialista con la mayor premura posible. La precocidad en el tratamiento puede resolver muchas consecuencias.
El objetivo principal del tratamiento es mejorar el alineamiento ocular, tratar la ambliopía, y de esta forma mejorar la visión binocular.
- Tratamiento médico: es muy variable. Puede indicarse corrección óptica con gafas, lentes de contacto, oclusiones con parches, cristales especiales o ejercicios musculares. Todo ello encaminado a intentar recuperar la visión del “ojo perezoso” y mejorar la acción de los músculos.
- Tratamiento quirúrgico: cuando el tratamiento médico no es suficiente y los ojos persisten «desviados» se debe recurrir al tratamiento quirúrgico fortaleciendo o debilitando los músculos del ojo. El/La profesional le indicará la cirugía para ayudar a conseguir buena visión y el alineamiento ocular, pero deberá tener en cuenta que habrá que unir parte del tratamiento médico ya comentado.
La cirugía se puede realizar sobre uno o varios músculos del ojo. Generalmente se operan ambos ojos, pero a veces puede operarse solo uno, dependiendo del caso.
Su oftalmólogo/a le indicará cuál es el mejor procedimiento para cada caso en particular.
Degeneración Macular
Generalmente asociada con procesos de envejecimiento la degeneración macular es una de las principales causas de pérdida de visión en personas por encima de 65 años, aunque la enfermedad puede afectar a edades más tempranas.
Es un proceso de generativo que afecta a la mácula (la parte central de la retina responsable de la visión en detalle, de la visión central y de la visión en color).
Es una enfermedad bilateral, es decir, afecta a ambos ojos, aunque pueden no afectarse al mismo tiempo y de la misma forma.
Algunas personas se dan cuenta de que presentan algún tipo de problema visual cuando se afecta el segundo ojo. Inicialmente puede notar uno o varios de los siguientes síntomas:
- Algunas personas se dan cuenta de que presentan algún tipo de problema visual cuando se afecta el segundo ojo. Inicialmente puede notar uno o varios de los siguientes síntomas:
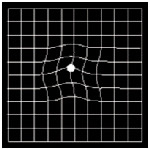
- Las líneas rectas (marcos de las puertas, ventanas, cuadrículas, etc.,) aparecen torcidas, inclinadas o inter rumpidas en algún punto.
- Dificultad de lectura (letras distorsionadas).
- Dificultad para emparejar objetos de formas y colores similares.
- Seca o Atrófica
- Húmeda o Exudativa-Hemorrágica
- Forma «Seca»: se caracteriza por una pérdida gradual de visión. Cuando las células del área macular no funcionan bien, se producen procesos degenerativos o incluso de muerte celular que son las causantes de la disminución progresiva de visión. Se producen acúmulos blanco-amarillentos por debajo de la retina (drusas), que con frecuencia constituyen el primer signo de degeneración macular, incluso antes de objetivarse una pérdida de visión.
- Forma «Húmeda»: Es la forma más severa, se caracteriza por una pérdida aguda (rápida) de visión. General mente ocurre cuando pequeños vasos sanguíneos crecen por razones desconocidas, de manera anormal y descontrolada en el área macular, dando lugar a la salida de líquidos o de sangre.
La degeneración macular puede tratarse dependiendo fundamentalmente del tipo de lesión, ubicación de la misma y estadío en que se encuentre. El objetivo del tratamiento es detener o minimizar su progresión. Existen varios procedimientos para tratar la DMRE: Fotocoagulación láser térmico, terapia fotodinámica con verteporfin, termoterapia transpupilar, cirugía en casos seleccionados.
Actualmente los últimos avances para el tratamiento de las formas húmedas son en base a sustancias llamadas «anti-angiogénicos», los cuales inhiben el crecimiento de vasos anómalos como sucede en estos casos. La elección de cada uno de estos procedimientos estará en relación con el tipo de lesión, ubicación y estadío de la misma, tal y como se ha señalado anteriormente.
Puesto que se trata de una enfermedad bilateral (afecta a los dos ojos), el ojo bueno tiene también riesgo de perder la visión central. De ahí la importancia de explorar no sólo el ojo afectado sino también el contralateral y acudir a revisiones oftalmológicas de manera periódica.
NO. Si se acerca a la televisión o trata de leer utilizando lupas, será capaz de ver mejor y eso no es malo para sus ojos. Además, cuanto más utilize ayudas visuales, será capaz de sacarles mejor partido.
SI. Existen ayudas visuales de baja visión (telelupas etc.) y maneras de utilizar mejor la visión periférica residual. La Unidad de BAJA VISION puede ayudarle a incrementar la función visual remanente.
Retinopatía Diabética
La Retinopatía Diabética es una afectación de la retina causada por la diabetes, como consecuencia del deterioro de los vasos sanguíneos que riegan los ojos. La retina es una capa de nervios en el fondo del ojo cuya función es percibir la luz y ayudar a enviar las imágenes al cerebro.
El daño de los vasos sanguíneos de la retina puede tener como consecuencia que éstos sufran una fuga de fluido o sangre y que se formen conductos frágiles e irregulares y tejidos fibrosos. Esto puede causar que las imágenes que la retina envía al cerebro sean borrosas o distorsionadas. Los riesgos de desarrollar Retinopatía Diabética aumentan cuanto más tiempo padece diabetes el paciente. Esta patología ocular causa una pérdida de agudeza visual que puede ser de manera lenta y progresiva o bien de manera brusca, dependiendo de las características y formas de la enfermedad.
Los síntomas iniciales que se manifiestan con la retinopatía diabética son:
- Alteraciones en la visión de colores (principalmente azul y amarillo).
- Disminución de la visión nocturna.
- Pobre recuperación de visión posterior a exposición a luz brillante.
Cabe destacar que la retinopatía diabética puede estar presente sin que se presente síntoma alguno y cuando los mismos se manifiestan, la enfermedad está en fases avanzadas donde el tratamiento no es tan efectivo. Por lo tanto aconsejamos que se controle la retinopatía antes de que aparezcan los síntomas.
La única forma de diagnosticar la Retinopatía Diabética es la realización de un examen de fondo de ojo, control que debe realizarse todo paciente diabético en el momento del diagnóstico de su enfermedad y, posteriormente, periódicamente de acuerdo con la valoración realizada por su oftalmólogo.
El tratamiento de la Retinopatía Diabética suele comenzar con la fotocoagulación con láser Argon. Tiene diversas formas y modos de realizarse, dependiendo básicamente del estadío de avance en el que se encuentra la enfermedad. En casos de sangrados severos (llamados hemovítreos), suele ser necesaria la realización de una intervención quirúrgica llamada vitrectomía, en la que el oftalmólogo entra al ojo y remueve mecánicamente la sangre.
Actualmente también se están utilizando sustancias llamadas «anti-angiogénicos», los cuales inhiben el crecimiento de vasos anómalos que son los que terminan sangrando de manera abrupta dando el hemovítreo.
Resulta fundamental un control estricto de la glucemia del paciente diabético ya que se ha comprobado que los niveles de glucemia influyen en la evolución de la Retinopatía Diabética.
Oftalmopediatría
CONTROLES OFTALMOLÓGICOS PEDIÁTRICOS
Que deben saber los padres:
- Según el Consenso realizado entre la Sociedad Argentina de Pediatría (SAP) y la Sociedad Argentina de Oftalmología Infantil (SAOI), se recomienda que todo recién nacido sea revisado por un/a oftalmopediatra desde su nacimiento, hasta la adolescencia (ver gráfico referido a continuación).

- El desarrollo de la función visual se va a determinar en los primeros meses de la vida del niño.
- Toda patología visual en la infancia, debe ser diagnosticada y tratada PRECOZMENTE, lo que nos ofrecerá mayores garantías de ser resuelta con mejores pronósticos futuros.
- Un/a niño/a con estrabismo debe ser atendido precozmente para poder valorar las causas que lo producen, evitar o tratar la ambliopía (ojo “vago”) y descartar patologías oculares asociadas como cataratas, lesiones retinianas inflamatorias o tumorales.
- Por todo lo referido, es de suma importancia asistir lo más tempranamente posible a la consulta con el/la oftalmopediatra. El diagnóstico y tratamiento precoz de las patologías oculares en la infancia son indispensables para un óptimo desarrollo de la función visual y una buena calidad de vida.
Enfermedades Oculares y Tratamiento
Es la disminución de visión en uno o en ambos ojos debido a una alteración en el desarrollo de la visión en la infancia.
El cerebro “aprende” a ver imágenes borrosas con el ojo ambliope, aún con la utilización de gafas. Como consecuencia, el cerebro elige al “mejor ojo” dejando a un lado la utilización del ojo con baja visión.
La ambliopía es la principal causa prevenible de pérdida de visión en los niños.
Las principales causas de ambliopía son:
- La estrábica (estrabismos convergentes o divergentes).
- Refractiva (hipermetropías, astigmatismos y miopías).
- Por deprivación: cataratas congénitas, ptosis palpebrales, alteraciones corneales, etc.
- Reversa: por oclusión del ojo sano.
Tratamiento de la ambliopía:
Uno de los tratamientos más importantes de la ambliopía consiste en la utilización de corrección óptica (lentes aéreos o lentes de contacto) con el objetivo de lograr una imagen lo más nítida posible en la retina. En varias ocasiones puede acompañarse con el uso de un “parche” u oclusor para ejercitar el ojo más débil o se pueden utilizar gotas en el ojo sano.
El clásico parche u oclusor es una banda adhesiva que se aplica directamente sobre la piel del ojo. El/La oftalmólogo/a pediatra le indicará el modo de uso de acuerdo a la necesidad de cada caso en particular.
En caso de cataratas que disminuyan la visión, éstas deben removerse.
La catarata pediátrica es la causa más importante de ceguera infantil tratable. Se la define como una opacificación del cristalino que puede conducir a una incapacidad visual importante si no se realiza el diagnóstico precoz y un tratamiento adecuado.
La causa más común de las cataratas congénitas es la idiopática. Aunque también pueden obedecer a factores genéticos, metabólicos, infecciones intrauterinas, y algunas condiciones oculares.
Hay varios tipos: pueden ser pequeñas y no interferir con la visión ni en el desarrollo visual del niño, o pueden ser más grandes y generar una pérdida severa de la visión y ambliopía (ojo “perezoso”).
En primera instancia pueden ser los padres o el/la pediatra los que perciban la leucocoria (pupila blanca).
Tratamiento Médico o Quirúrgico:
No todas las cataratas congénitas necesitan ser removidas. Aquellas que son pequeñas y que no interfieren con el desarrollo visual pueden ser controladas periódicamente. La prescripción de lentes o el uso de parches (oclusión) son herramientas útiles que nos permiten postergar o incluso evitar la cirugía. Pero aquellas que dificultan la visión deben ser removidas precozmente.
El objetivo principal de la cirugía de cataratas en el niño es liberar el eje visual, corregir la afaquia (ausencia de cristalino) y combatir la ambliopía.
Es una de las patologías más frecuentes en el niño.
Las lágrimas son producidas por las glándulas lagrimales, que luego de lubricar la superficie ocular son drenadas hacia la nariz. Cuando algún punto del trayecto hacia la nariz está obstruido, las lágrimas se acumulan en la superficie ocular generando lagrimeo y secreción.
El 90 % de los casos se resuelve espontáneamente entre los 6 meses y el año de edad. Muchas veces es necesario indicar gotas con antibiótico y masajes. Si el tratamiento médico no es suficiente, puede realizarse un sondaje para desobstruir el conducto lagrimal.
Es una inflamación de la conjuntiva. La conjuntiva sana es blanca.
Puede obedecer a distintas causas, siendo las más comunes las bacterianas, químicas, por clamidia, virósicas y alérgicas.
Se caracterizan por la presencia de ojo rojo, picazón, ardor, secreción que puede pegar las pestañas por la mañana e hinchazón de los párpados.
Las conjuntivitis generalmente son autolimitadas. Pero sin embargo algunas se tratan con colirios para para acortar su duración y brindar mayor confort.
Es una enfermedad originada por una alteración en el desarrollo de los vasos de la retina en los bebés prematuros.
Es la causa más importante de ceguera infantil en Argentina.
La retina del prematuro está vascularizada de forma incompleta, y será tanto más inmadura cuanto menor sea la edad gestacional y el peso al nacer del recién nacido.
La mayoría de las retinopatías se resuelven sin generar daños en la visión.
Pero cuando la ROP es severa puede producir un desprendimiento de retina y llevar a la ceguera parcial o total.
La población de riesgo que debe ser controlada está delimitada por dos factores: bajo peso al nacer y baja edad gestacional, y los denominados bebes “inusuales”, que son aquellos con otros factores de riesgo (como ser oxígeno suplementario, anemias, sepsis, hemorragias intraventriculares, transfusiones, etc.)
Los tratamientos actualmente aceptados son dos: la ablación de la retina con fotocoagulación láser, y la colocación de una inyección intravítrea que contiene una sustancia antiangiogénica que inhibe el crecimiento anormal de los vasos de la retina.
La retinopatía del prematuro es una enfermedad prevenible, con un adecuado cuidado en la sala de terapia intensiva neonatal y un correcto control y seguimiento oftalmológico dentro y fuera de la terapia intensiva.
Para más información respecto a esta patología, consultar: https://www.aao.org/eye-health/diseases/what-is-retinopathy-prematurity
